Диабетическая нефропатия, или поражение почек вследствие сахарного диабета

Диабетическая нефропатия – это заболевание, которое возникает как осложнение у людей с сахарным диабетом (СД). Для этого заболевания характерна утрата функции почек, которая называется хронической болезнью почек (ХБП). Чтобы диагностировать диабетическую нефропатию, необходимо оценить присутствие белка альбумина в анализе мочи. Обычно для постановки диагноза врачу необходимы точные данные о типе сахарного диабета, длительности заболевания, уровне глюкозы в крови, принимаемых медикаментах и других показателях. Важно обратить внимание на осложнения сахарного диабета – поражение глаз, нервов и другие симптомы, которые косвенно могут указывать на наличие диабетической нефропатии. При диабетической нефропатии упомянутых факторов достаточно для подтверждения диагноза, однако в случае сомнений о поражении почек вследствие сахарного диабета или по другой причине необходимо провести углубленное обследование, например сделать биопсию почки.
Сахарный диабет считается одним из важных факторов риска развития ХБП. Диабетическую нефропатию может вызвать как СД 1-го типа, который обычно начинается в детском возрасте, когда поджелудочная железа не вырабатывает инсулин в достаточном количестве, так и при СД 2-го типа, когда обычно продукция инсулина не затронута, но возникает нечувствительность клеток к инсулину. Чаще диабетическая нефропатия наблюдается у пациентов с СД 2-го типа, так как таких пациентов больше, чем пациентов с СД 1-го типа. Считается, что диабетическая нефропатия развивается примерно у 30% пациентов с СД 1-го типа и у 10–40% с СД 2-го типа. Если заболевание диагностировано поздно или проводилось неверное лечение, нефропатия может стремительно прогрессировать до полной почечной недостаточности, когда уже необходимо проводить заместительную почечную терапию.
Почему возникает поражение почек?
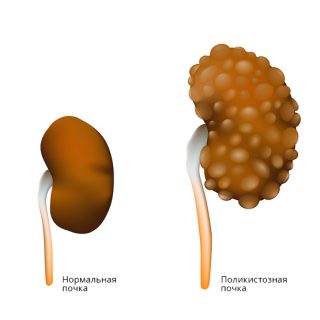
Главную роль в развитии поражения почек играет повышенный уровень сахара в крови (гипергликемия), который напрямую и косвенно (через различные биохимические процессы) вызывает изменения почек. В развитии диабетической болезни почек важную роль играет также генетическая предрасположенность. Главный элемент почки – клубочек – состоит из мелких, извилистых сосудов, в которых начинается образование мочи. Клубочек работает как фильтр, который сохраняет нужные организму вещества и выводит лишнее с мочой. Со временем повышенный уровень сахара в крови сужает сосуды, из которых состоит клубочек, и постепенно изменяет их строение, вызывает воспаление, а затем – склероз. Такие изменения мешают работе клубочка как фильтра и способствуют появлению в моче белка – альбумина, которого в норме там не должно быть. Этот процесс называется альбуминурия. Чтобы избежать развития диабетической нефропатии, необходимо строго следить за уровнем сахара в крови.
Важную роль играет также поражение нервов вследствие диабета (невропатия). При помощи нервов человек чувствует необходимость мочиться, когда мочевой пузырь полон. Если эти нервы повреждены, то человек не чувствует полного пузыря. Это увеличивает давление мочи в почках и повреждает их. При долгом нахождении мочи в мочевом пузыре может развиться мочеполовая инфекция, то есть воспаление мочевых путей из-за бактерий. У пациентов с сахарным диабетом может быть повышен уровень сахара в моче, что способствует размножению бактерий в мочевых путях, создавая инфекцию.
Факторы риска диабетической нефропатии |
|
| Некорригируемые | Корригируемые |
|
|
Стадии диабетической нефропатии |
||||
| Стадия | Длительность и описание | СКФ (работа почек) | Объем альбуминурии | Кровяное давление |
| I | Работа почек усилена, гиперфильтрация. Констатируется при диагностике СД | Повышена | Может быть в минимальном размере | Обычно в пределах нормы |
| II | Начинает утолщаться мембрана клубочка. Развивается в первые 5 лет | Нормальная | Может быть слегка повышен, если есть дополнительные стимулирующие факторы | Может быть повышено |
| III | Микроальбуминурия (небольшое количество альбумина). Развивается на 6–15-м году заболевания | Начинает снижаться | 30–300 мг/24 ч | Обычно наблюдается артериальная гипертензия |
| IV | Макроальбуминурия (большое количество альбумина). Развивается на 15–25-м году заболевания | Резко снижается | > 300 мг/24 ч (может превышать даже 3,5 г/24 ч) |
Выраженная артериальная гипертензия |
| V | Конечная почечная недостаточность. Необходима заместительная почечная терапия. Развивается на 25–30 году заболевания | СКФ 0–15 мл/мин |
Повышен, постепенно снижается | Выраженная артериальная гипертензия |
Что способствует развитию диабетической нефропатии?
У некоторых людей предрасположенность к развитию диабетической нефропатии выше. Факторы риска можно поделить на две группы: те, на которые можно повлиять (корригируемые), и те, на которые повлиять нельзя (некорригируемые). Корригируемые факторы риска имеют большое значение в развитии заболевания, если их не контролировать.
Как узнать, что развилась диабетическая нефропатия?
На ранних стадиях человек не чувствует никаких изменений. Первые симптомы появляются, когда функция почек ухудшается и в организме накапливаются токсичные вещества. Первыми симптомами могут быть повышенное кровяное давление и появление отеков на ногах. Для ранней диагностики диабетической нефропатии, до того как функция почек существенно ухудшилась, необходимо ежегодно определять количество альбумина в моче. На ранних стадиях количество альбумина в крови 30–300 мг/24 ч, и это называется микроальбуминурия. Когда поражение прогрессирует, появляется макроальбуминурия, и количество альбумина в моче превышает 300 мг/24 ч.
Что делать, если развилась диабетическая нефропатия?
В лечении заболевания главное внимание обращается на корригируемые факторы риска.
- Хороший контроль гликемии, чтобы уровень глюкозы в крови был в пределах нормы, а уровень гликированного гемоглобина (HbA1C) был ниже 7%.
- Адекватное лечение артериальной гипертензии (повышенного кровяного давления). Целевой показатель – ниже 130/80 мм рт. ст. В качестве препаратов первого выбора рекомендуются медикаменты группы ингибиторов ангиотензина (прилы) и диуретики группы тиазидов.
- Защита функции почек при использовании препаратов ингибиторов ангиотензина (прилов) и/или блокаторов рецепторов ангиотензина (сартанов). Это медикаменты, которые не только снижают кровяное давление, но также уменьшают выделение альбумина с мочой и замедляют развитие поражения почек. Эти медикаменты также принимают, когда кровяное давление в норме.
- Необходимо бросить курить.
- Поддерживать здоровый вес (ИМТ 18,5–25 кг/м2), нужно быть физически активным.
- Соблюдать диету с пониженным содержанием белка (до 0,8 г на 1 кг веса в день). Таким образом можно добиться снижения альбуминурии и замедлить развитие поражения почек.
- Нужно помнить, что диета зависит от стадии заболевания почек, о чем нужно проконсультироваться с нефрологом.
- Обращаться к врачу, если есть проблемы с мочевыделением. Важно своевременно обнаружить и лечить инфекции мочевых путей.
- Ограничить употребление соли, чтобы уменьшить отеки и понизить кровяное давление.
- Избегать приема нефротоксических (повреждающих почки) медикаментов, особенно обезболивающих и противовоспалительных препаратов (например, ибупрофен, диклофенак, индометацин).
- Нормализовать уровень холестерина и липидов в крови при помощи диеты, физических нагрузок и медикаментов.
- Регулярно контролировать функциональные показатели почек, а также осложнения ХБП (малокровие, повреждение костей).
Нужно помнить, что диабетическая нефропатия влияет также на обмен инсулина и гипогликемизирующих препаратов, поэтому при прогрессировании диабетической нефропатии нужно менять (как правило, уменьшать) дозу препаратов. У пациентов с диабетической нефропатией риск гипогликемии выше, на что стоит обратить особое внимание.
Для того чтобы у пациента с сахарным диабетом не развивалась диабетическая нефропатия или прогрессировала медленнее, нужно сотрудничать со своим семейным врачом, эндокринологом и нефрологом и соблюдать их указания.