Хронический гломерулонефрит
 Заболевания почек могут быть очень разными. Они различаются по этиологическому фактору, или причине, и по затронутой структуре почки. Гломерулонефрит означает воспаление почечного клубочка. Для того чтобы понять, что такое гломерулонефрит (ГН), нужно понимать строение и функцию почки.
Заболевания почек могут быть очень разными. Они различаются по этиологическому фактору, или причине, и по затронутой структуре почки. Гломерулонефрит означает воспаление почечного клубочка. Для того чтобы понять, что такое гломерулонефрит (ГН), нужно понимать строение и функцию почки.
Строение и функция почек
Почки – это парный орган (то есть у человека их две). Главная функция почек – фильтровать кровь и вырабатывать мочу, с которой из организма выводятся конечные продукты обмена веществ (мочевина, креатинин), а также лишняя жидкость. Почки также обеспечивают баланс электролитов (калий, натрий) и кислотно-щелочной баланс, способствуют образованию красных кровяных телец, формируют активную форму витамина D, участвуют в регуляции кровяного давления.
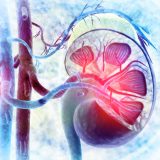
Почки состоят из миллионов мелких, похожих на фильтр структур – нефронов. Нефрон состоит из сосудистого клубочка – гломерула. Гломерул окружен капсулой, от которой отходит каналец (рис. 1). Фильтрация крови происходит через сеть мелких сосудов (капилляров) клубочка, в результате образуется первичная моча, которая попадает в каналец. В канальце первичная моча концентрируется – часть веществ, например вода, глюкоза, аминокислоты, электролиты, всасывается обратно в кровоток. В итоге из первичной мочи образуется моча, которая по мочевым путям попадает в мочевой пузырь и выводится из организма.
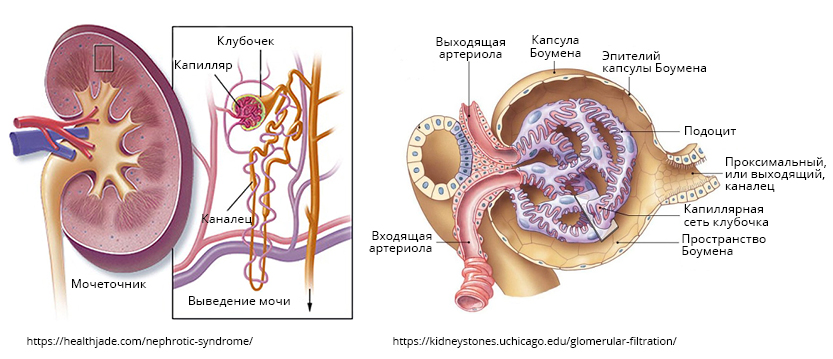
Рис. 1. Строение почки – нефрон и лубочек
Что такое гломерулонефрит?
Гломерулонефритом (ГН) называют повреждение почечного клубочка. В результате нарушается способность почки фильтровать кровь, наблюдается задержка токсинов и воды в организме. Иными словами, развивается почечная недостаточность, поэтому очень важно обнаружить заболевание на ранних стадиях. Гломерулонефрит может быть разных типов, с разными проявлениями, течением заболевания, прогнозом и лечением. Некоторые типы гломерулонефрита имеют доброкачественное течение и проходят только с изменениями анализа мочи, а другие резко прогрессируют, и для задержания развития почечной недостаточности необходимо длительное и сложное лечение.
Как распознать и диагностировать гломерулонефрит?
О гломерулонефрите могут свидетельствовать такие симптомы:
- Отеки, чаще появляющиеся на лице по утрам, или отек голеней.
- Повышенное кровяное давление, особенно у молодых людей. Зачастую, не обращая внимания на повышенное давление в молодости, гломерулонефрит диагностируют поздно, когда наступила необратимая почечная недостаточность и нужно начинать заместительную почечную терапию.
- Изменения мочи – красная, коричневатая или пенистая моча.
- Частое мочеиспускание ночью.
Часто, особенно при хроническом гломерулонефрите, симптомов может не быть или они не выражены, и о заболевании свидетельствуют только изменения в моче.
Обследования для диагностики гломерулонефрита:
- Анализ мочи – характерны красные кровяные тельца (эритроциты) и белок в моче. Если анализ мочи без изменений, вероятность гломерулонефрита практически исключена.
- Анализ крови – определяют уровень креатинина; с его помощью рассчитывается скорость клубочковой фильтрации, которая показывает способность почки фильтровать кровь.
- Высокий уровень креатинина и низкий уровень клубочковой фильтрации (СКФ) указывает на почечную недостаточность.
- Дополнительно к анализу крови врач может назначить анализ на некоторые антитела, чтобы определить причину и тип гломерулонефрита, например гломерулонефрит вследствие аутоиммунных заболеваний – ANA, ANCA, антитела к дсДНК, маркеры гепатита В и С, обследования на исключение ВИЧ-инфекции и др.
- Биопсия почки – гломерулонефрит доказывается по результатам биопсии почки, когда при помощи иглы берется образец ткани почки и рассматривается под микроскопом.
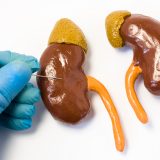
Что такое биопсия почки?
Биопсия почки необходима, чтобы точно определить вид гломерулонефрита, оценить степень тяжести заболевания и подобрать необходимое лечение. Биопсию почки проводят в стационаре. Обычно в больницу поступают за день до этого. За неделю до процедуры нужно отменить все кроверазжижающие препараты (аспирин, клопидогрель, орфарин и др.). В день биопсии нельзя завтракать. Биопсию проводят под местной анестезией, обезболив кожу и подкожный слой, и при помощи иглы для биопсии под контролем ультрасонографии берется небольшой фрагмент ткани (1 см в длину, 1–2 мм в диаметре) от одной почки, который тут же обрабатывается и отсылается в лабораторию для детального исследования под микроскопом. После биопсии один день необходимо строго соблюдать постельный режим, чтобы избежать осложнений из-за кровотеченя. В первые часы нужно лежать на том боку, где была проведена биопсия. На следующий день врач делает контрольную ультрасонографию, берет анализы крови и мочи, чтобы убедиться в состоянии биоптированной почки, и выписывает пациента из стационара. В большинстве случаев биопсия почки – простая процедура и проходит без осложнений, иногда на следующий день моча может быть красной или в ходе ультрасонографии констатируется небольшое кровоизлияние вокруг почки, которое обычно не требует особого лечения.
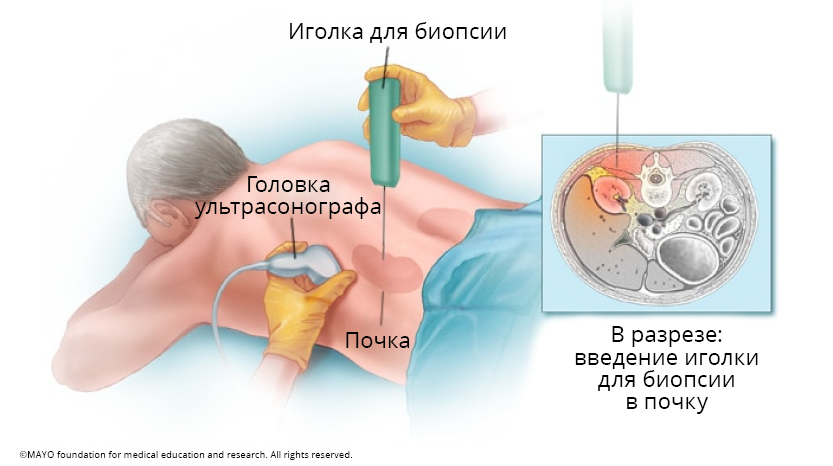
Рис. 2. Биопсия почки
Какие типы гломерулонефрита встречаются чаще всего
Тип гломерулонефрита определяет биопсия почки.
IgA-нефропатия – чаще всего встречается у взрослых. Выражается в виде гематурии, т. е. наличия красных кровяных телец в анализе моче; в 50% случаев наблюдается выраженная алая моча, особенно во время простуды. Прогноз этого типа гломерулонефрита разный – от доброкачественного течения до стремительного развития почечной недостаточности. Согласно литературе около 30% больных достигают конечной стадии почечной недостаточности в течение 20 лет.
Мембранопролиферативный гломерулонефрит – характерны красные кровяные тельца и белок в анализе мочи, почечная недостаточность разной степени, отеки и повышенное кровяное давление. Эта форма часто встречается при других заболеваниях, поэтому нужно исключить гепатиты В и С, хронические бактериальные инфекции, например инфекции сердечных клапанов, аутоиммунные заболевания – системную волчанку и др. В случае этого типа заболевания лучшие результаты достигаются при лечении основного заболевания, например гепатита С. Терминальной стадии почечной недостаточности в течение 10–15 лет достигает примерно 50% пациентов.
Гломерулонефрит с минимальными изменениями – наиболее часто встречается у детей, но бывает и у взрослых. Характерны выраженные отеки, большое количество белка в моче (более 3,5 г/24 ч), низкое содержание белка в крови и высокий уровень холестерина в крови; почечная недостаточность и повышенное кровяное давление не наблюдаются. Хорошо реагирует на лечение медикаментами, влияющими на иммунитет, например преднизолоном.
Быстро прогрессирующий гломерулонефрит – агрессивная форма заболевания, может вызвать терминальную стадию почечной недостаточности в течение нескольких недель или месяцев. Причиной могут быть и другие заболевания, например васкулит, системная волчанка и др. Лечится заболевание серьезными медикаментами, угнетающими иммунитет, – например, преднизолоном и циклофосфамидом.
Встречаются и другие виды гломерулонефрита, например мембранозный гломерулонефрит, фокальный сегментарный гломерулосклероз, врожденная форма с сопровождающей тугоухостью – синдром Альпорта.
Как лечить гломерулонефрит?
В лечении гломерулонефрита можно выделить два направления:
- Общие принципы лечения, чтобы замедлить развитие почечной недостаточности, – снизить потребление поваренной соли и белка, бросить курить, нормализовать кровяное давление. Препараты выбора с защищающим почки действием – это группа ингибиторов ангиотензинпревращающего фермента, при необходимости – мочегонные средства.
- Лечение самого гломерулонефрита зависит от формы заболевания. Применяются медикаменты для угнетения иммунитета – глюкокортикоиды (преднизолон, медрол) и/или цитостатики (например, циклоспорин, циклофосфамид, азатиоприн и др.).