Возможности лечения хронической болезни почек
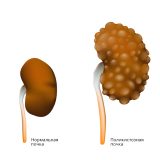
Задачи лечения хронической болезни почек (ХБП) включают лечение основного заболевания (например, сахарного диабета, мочекаменной болезни), лечение осложнений ХБП, а также замедление развития ХБП. Введение нового термина «хроническая болезнь почек» и новой классификации ХБП в нефрологии в ХХ–ХХI веке стало важным шагом в решении этой актуальной проблемы. ХБП является одной из причин заболеваемости и смертности и связана с постоянно прогрессирующим образованием рубцовой ткани в почках до последней стадии болезни почек, когда необходима заместительная почечная терапия (ЗПТ). Главные клинические симптомы ХБП появляются при снижении функциональной способности почек на 40%. В этом случае появляются сердечно-сосудистые заболевания (часто повышенное давление), малокровие, а также нарушения обмена веществ кальция и фосфора. Когда болезнь прогрессирует, увеличивается риск развития сердечно-сосудистых заболеваний, что, безусловно, определяет неблагоприятный прогноз, увеличивает частоту госпитализаций, а также влияет на качество жизни пациента.
Поэтому, чтобы замедлить развитие болезни, вмешательство в ход ХБП очень важно, чтобы сделать дальнейший прогноз для пациента и скорректировать независимые факторы риска при помощи фармакотерапии или изменений в образе жизни. Факторами развития ХБП являются повышенное артериальное давление, выделение белка с мочой, малокровие, повышенный уровень холестерина, мочевой кислоты, сахарный диабет, нарушения обмена кальция и фосфора, а также курение и инфекция.
Главные возможности лечения ХБП
Лечение основного заболевания. Например, нормализация уровня сахара в крови, принимая гипогликемизирующие препараты внутренне или препараты инсулина подкожно.
Соблюдение диеты. Диета с пониженным содержанием белка и соли (до двух граммов в день). Пациентам с сахарным диабетом нужно также снизить количество легко ассимилируемых углеводов и жиров. Пациентам с ХБП, у которых функция почек снижена на 40% и более, нужно уменьшить в рационе количество продуктов, содержащих калий (например, бананы, сухофрукты), а также ограничить количество фосфора (рыба и морепродукты). Количество ежедневно потребляемой жидкости зависит от стадии ХБП и зависит от выделяемого количества мочи в сутки. Нужно учитывать, что количество потребляемой воды увеличивается для пациентов с повышенной температурой тела. Вместе с началом ЗПТ меняются привычки в приеме пищи и жидкости.
Лечение сердечно-сосудистых заболеваний. Особенно важно для пациентов с ХБП лечение артериальной гипертензии. Согласно главным пунктам международных рекомендаций по диагностике и лечению артериальной гипертензии целевые показатели артериального кровяного давления при приеме медикаментов должны быть ≤140/90 мм рт. ст. или ≤130/90 мм рт. ст. в зависимости от суточного количества белка в моче. Выбор медикамента или их комбинаций индивидуален для каждого пациента и зависит от основной причины и степени тяжести ХБП.
Лечение нарушений обмена липидов при помощи гиполипидемизирующих препаратов (т. н. статинов) значительно влияет на развитие сердечно-сосудистых заболеваний (например, атеросклероза, инфаркта миокарда) у больных в период до диализа.
Лечение анемии, или малокровия. При ХБП одним из главных проявлений является анемия. Согласно Европейским практическим рекомендациям диагноз анемии вероятен, если уровень гемоглобина в крови <13 г/дл для мужчин и <12 г/дл для женщин. Анемия развивается рано, уже на третьей стадии ХБП. Анемия серьезно ухудшает самочувствие и работоспособность пациентов с ХБП. Клинические проявления анемии связаны с кислородным голодом и изменениях тканей. Обычно больные малокровием жалуются на усталость, одышку, слабость, учащенное сердцебиение, сексуальную дисфункцию. При обследовании констатируются бледные кожные и слизистые покровы, диагностируются сердечно-сосудистые заболевания (например, хроническая сердечная недостаточность), ослабленный иммунитет, нарушения менструального цикла и другие симптомы. Чаще всего анемию вызывает пониженная выработка гормона эритропоэтина в почках из-за почечной недостаточности. Дополнительными факторами ее развития может быть дефицит железа и витаминов, инфекция, кровотечение, недостаточное питание. В лечении анемии среди пациентов с ХБП есть две главных задачи: обновить запасы железа (препараты железа внутренне или внутривенно) и обеспечить оптимальный уровень гемоглобина (>11 г/дл) в крови, принимая вещества, способствующие вырабатыванию эритропоэза. Синтетический аналог эритропоэтина человека производится в шприцах (шприцы-ручки), обычно вводится подкожно. Доза и частота введения эритропоэтина подбирается индивидуально с учетом массы тела больного и его уровня гемоглобина, а также фармакологических свойств конкретного медикамента. Дополнительно принимаются витамины группы В и С. Важно также питание больного, особенности диеты, а для пациентов с ЗПТ – достаточность диализа.
Предотвращение развития поражения костей. Пациенты должны регулярно проверять уровень кальция, фосфора, белка, витамина D в крови, а также концентрацию гормона паращитовидных желез (паратгормона), который принимает активное участие в обмене минералов и в обмене веществ в костях. При необходимости можно определить плотность костей и провести радиологические обследования. Важные факторы, которые могут снизить поражения костей в связи с прогрессированием ХБП, улучшить качество жизни пациента и снизить риск госпитализации, – это препараты кальция, активный витамин D, сбалансированное питание. Пациентам с более тяжелыми клиническими симптомами предлагается также специфическое лечение и/или хирургическое вмешательство.
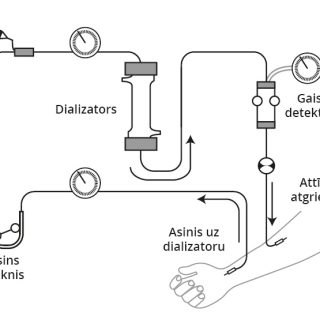
Заместительная почечная терапия (гемодиализ, перитонеальный диализ, пересадка почки). Отказ от курения, регулярные физические нагрузки, снижение веса, вакцинация, обучение пациентов – это самые важные факторы образа жизни для профилактики развития сердечно-сосудистых заболеваний, а также хронических заболеваний почек. Пациентам с ХБП нужно оценивать показания к применению любых препаратов (например, обезболивающее, антибиотики), доза медикамента должна быть подобрана в соответствии с его фармакологическими свойствами и функцией почек. Залог успешного лечения ХБП – междисциплинарное сотрудничество. Своевременное вовлечение других специалистов, например кардиолога, эндокринолога, диетолога и психолога, в лечение почечной недостаточности снижает риск неблагоприятного исхода, а также развития самой болезни почек.