Diabētiska nefropātija jeb cukura diabēta radīts nieru bojājums

Diabētiska nefropātija ir slimība, kas rodas kā komplikācija cilvēkiem ar cukura diabētu (CD). Slimībai raksturīgs progresējošs nieru funkcijas zudums, kuru sauc par hronisku nieru slimību (HNS). Lai diagnosticētu diabētisku nefropātiju, urīna analīzē nepieciešams izvērtēt speciāla olbaltuma – albumīna – esamību. Parasti diagnozes noteikšanai ārstam jāzina precīzi dati par cukura diabēta veidu, ilgumu, glikozes līmeni asinīs, lietotajiem medikamentiem un citiem ar slimību saistītiem parametriem. Būtiska uzmanība jāpievērš cukura diabēta radītām komplikācijām, piemēram, acu bojājumam, nervu bojājumam un citiem, kas netieši var liecināt par diabētiskas nefropātijas esamību. Diabētiskas nefropātijas gadījumā ar šiem faktoriem pietiek diagnozes apstiprināšanai, tomēr gadījumos, kad pastāv šaubas par diabēta radītu vai kādu citu nieru bojājuma cēloni, nepieciešams veikt padziļinātu izmeklēšanu, piemēram, nieres punkcijas biopsiju.
Cukura diabēts tiek uzskatīts par vienu no nozīmīgākajiem riska faktoriem HNS attīstībā. Diabētisku nefropātiju var radīt kā pirmā tipa CD, kas parasti rodas bērna vecumā, aizkuņģa dziedzerim neizstrādājot insulīnu pietiekamā apjomā, tā arī otrā tipa CD, kad parasti insulīna produkcija netiek skarta, bet rodas šūnu nejutība pret to. Parasti diabētiska nefropātija ir cilvēkiem ar otrā tipa cukura diabētu, jo tas sastopams biežāk nekā pirmais tips. Tiek uzskatīts, ka aptuveni 30 % cilvēku ar pirmā tipa un 10–40 % ar otrā tipa cukura diabētu rodas diabētiska nefropātija. Vēlu diagnosticētas vai neadekvāti ārstētas slimības gadījumā tā var strauji progresēt līdz galējai nieru mazspējai, kad nepieciešams veikt nieru aizstājterapiju.
Kāpēc rodas nieru bojājums?
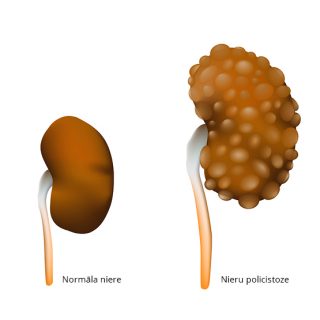
Galvenā nozīme nieru bojājuma attīstībā ir paaugstinātajam cukura līmenim (hiperglikēmijai), kas tiešā un netiešā veidā (dažādos bioķīmiskos procesos) rada bojājumu nierēs. Diabētiskās nieru slimības attīstībā liela nozīme ir arī ģenētiskai nosliecei. Nieru struktūras pamatelements jeb glomeruls ir veidots no sīki izlocītiem asinsvadiem, tajā sākas urīna veidošanās, tas darbojas kā filtrs, kurš organismā saglabā vajadzīgās vielas, bet liekās izdala urīnā. Laika gaitā paaugstinātais cukura līmenis sašaurina glomerulu veidojošos asinsvadus un pakāpeniski izmaina to uzbūvi, rada iekaisumu un vēlīni sklerozi. Šādas izmaiņas traucē glomerula kā filtra darbībai un ļauj urīnā parādīties olbaltumam – albumīnam, kam tajā nevajadzētu atrasties, šo procesu dēvē par albumīnūriju. Lai izvairītos no diabētiskas nefropātijas attīstības, nepieciešama laba cukura līmeņa kontrole.
Svarīga nozīme ir arī diabēta radītam nervu bojājumam (neiropātijai). Ar nervu palīdzību cilvēks jūt nepieciešamību urinēt, kad ir pilns urīnpūslis. Ja šie nervi ir bojāti, cilvēks nejūt pilnu urīnpūsli. Tas savukārt rada palielinātu urīna spiedienu uz nierēm un tās bojā. Urīnam saglabājoties urīnpūslī ilgāku laiku, var attīstīties urīnceļu infekcija jeb baktēriju radīts urīnceļu iekaisums. Diabēta pacientiem urīns mēdz būt ar palielinātu cukura līmeni, kas patīk baktērijām un ļauj tām ātri savairoties urīnceļos, radot infekciju.
Diabētiskas nefropātijas
|
|
| Nekoriģējamie | Koriģējamie |
|
|
Diabētiskās nefropātijas stadijas |
||||
| Stadija | Ilgums un raksturojums | GFĀ (nieru darbība) | Albumīnūrijas apjoms | Asinsspiediens |
| I | Nieru darbība ir pastiprināta, vēro hiperfiltrāciju. Konstatē, atklājot CD | Pastiprināta | Var būt niecīgā apjomā | Lielākoties normāls |
| II | Sāk sabiezēt glomerulā esošās membrānas. Attīstās pirmajos piecos gados | Normāla | Var būt viegli paaugstināts, ja papildus ir stimulējoši faktori | Var pievienoties paaugstināts asinsspiediens |
| III | Mikroalbumīnūrija (neliela albumīna izdale). Attīstās 6.–15. slimības gadā | Sāk samazināties | 30–300 mg / 24 h | Parasti vērojama arteriālā hipertensija |
| IV | Makroalbumīnūrija (liela albumīna izdale). Attīstās 15.–25. slimības gadā | Strauja samazināšanās | > 300 mg / 24 h (var pārsniegt pat 3,5 g / 24 h) | Izteikta arteriāla hipertensija |
| V | Galēja nieru mazspēja. Nepieciešama nieru aizstājterapija. Attīstās 25.–30. slimības gadā | GFĀ ir 0–15 ml/min | Palielināts, pakāpeniski mazinās | Izteikta arteriāla hipertensija |
Kas veicina diabētiskas nefropātijas attīstību?
Dažām cilvēku grupām ir lielāka nosliece jeb risks, ka viņiem attīstīsies diabētiska nefropātija. Šos riska faktorus iedala koriģējamos jeb ietekmējamos un nekoriģējamos jeb neietekmējamos faktoros. Koriģējamiem riska faktoriem ir arī būtiska nozīme slimības progresēšanā, ja tos nekontrolē, slimība progresē krietni ātrāk.
Kā zināt, ka ir attīstījusies diabētiska nefropātija?
Agrīnās slimības stadijās cilvēks nejūt nekādas slimības izpausmes. Tikai nieru funkcijai pasliktinoties un organismā uzkrājoties toksiskajām vielām, kuras izvada nieres, rodas pirmās nieru slimības pazīmes. Pirmie simptomi var būt paaugstināts asinsspiediens un tūska uz kājām. Lai diagnosticētu diabētisku nefropātiju agrīni, pirms nieru funkcija ir būtiski ietekmēta, nepieciešams ik gadu noteikt albumīna daudzumu urīnā. Sākotnējās stadijās albumīna daudzums urīnā ir neliels – 30–300 mg / 24 h, to dēvē par mikroalbumīnūriju. Bojājumam progresējot, rodas makroalbumīnūrija, kas ir albumīna daudzums urīnā virs 300 mg / 24 h.
Ko darīt, ja ir attīstījusies diabētiska nefropātija?
Slimības ārstēšanā galvenā uzmanība tiek pievērsta koriģējamiem riska faktoriem.
- Laba glikēmijas kontrole, lai glikozes līmenis asinīs būtu normas robežās un glikētais hemoglobīna līmenis (HbA1C) < 7 %.
- Arteriālās hipertensijas (paaugstināta asinsspiediena) adekvāta ārstēšana. Mērķa asinsspiediens ir < 130/80 mmHg. Vispirms ārsts izraksta angiotensīna inhibitoru grupas medikamentus (-prilus) un tiazīdu grupas diurētiķus.
- Nieru funkcijas pasargāšana ar angiotensīna inhibitoru grupas jeb -prilu un/vai angiotensīna receptoru blokatoru jeb -sartānu palīdzību. Tie ir medikamenti, kuri ne tikai samazina asinsspiedienu, bet arī mazina albumīna izdali urīnā un nieru bojājuma progresēšanu. Šie medikamenti jālieto arī gadījumos, kad asinsspiediens ir normāls.
- Jāatmet smēķēšana.
- Jāuztur veselīgs ķermeņa svars (ĶMI – 18,5–25,0 kg/m2), jābūt fiziski aktīvam.
- Jāievēro diēta ar samazinātu olbaltuma daudzumu, kas jāsamazina līdz 0,8 g/kg ķermeņa svara dienā. Tādējādi iespējams panākt albumīnūrijas samazināšanos un lēnāku nieru bojājuma attīstību. Jāatceras, ka diēta nieru slimniekiem atkarībā no slimības stadijas jāmaina, par to jākonsultējas ar nefrologu.
- Ja rodas urinācijas problēmas, jāvēršas pie ārsta. Svarīga ir agrīna urīnceļu infekcijas atklāšana un ārstēšana.
- Jāierobežo uzņemtā sāls daudzums, kas mazina tūsku attīstību un samazina asinsspiedienu.
- Jāizvairās no nefrotoksisku (nieres bojājošu) medikamentu lietošanas, īpaši pretsāpju un pretiekaisuma līdzekļu (piemēram, ibuprofēns, diklofenaks, indometacīns) un citu lietošanas.
- Jānormalizē holesterīna un lipīdu līmenis asinīs ar diētu, fiziskām aktivitātēm un medikamentiem.
- Regulāri kontrolēt nieru funkcionālos rādītājus, kā arī ar HNS saistītas komplikācijas (mazasinība, kaulu bojājums).
Jāatceras, ka diabētiska nefropātija ietekmē arī insulīna un hipoglikemizējošo medikamentu vielmaiņu, tāpēc, diabētiskajai nefropātijai progresējot, nepieciešams mainīt, parasti samazināt, medikamentu devas. Diabētiskas nefropātijas pacientiem ir lielāks hipoglikēmijas risks, kam jāpievērš būtiska uzmanība.
Lai cilvēkam ar cukura diabētu neattīstītos diabētiska nefropātija vai tā progresētu lēnāk, nepieciešams ievērot norādījumus un sadarboties ar savu ģimenes ārstu, endokrinologu un nefrologu.